Q.
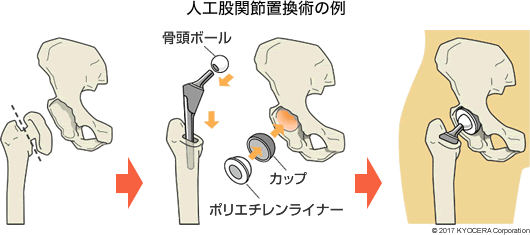
全人工股関節置換術(THA)
※THAは股関節の悪い患者さんに多くの恩恵をもたらしますが、長い年月が経過すると緩みが生じ、入替え(再置換)の手術が必要な場合があります。一般的に、20年が経過すると約60%の患者さんで緩みが生じ、その中で約半数の患者さんが再置換手術を受けているとの報告があります。しかし、再置換手術を受けることになっても、1~2ヵ月の入院で、ほぼ元通りに復帰することが可能です。
A.
ズバリ「ボール」をみることが重要です。
詳しく説明していきますね。
THA後の患者さんの脱臼予防においては、術式と侵襲を加えた方向以外に、
THAは、
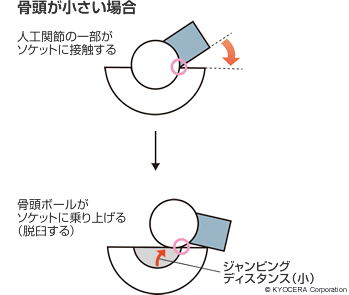
ジャンピングディスタンスとは、
![]()
![]()
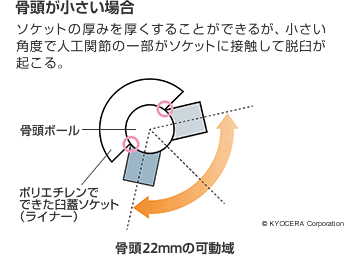
骨頭径による脱臼率の違いでは、22mmだと4.6%、
Q. 人工股関節自体の進歩も、脱臼のリスクを減らすのに役立っているのでしょうね。
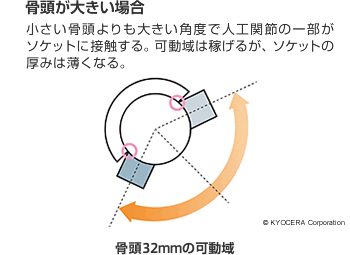
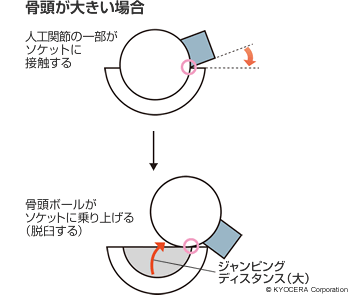
A. それはもちろんです。具体的には、昔より大きな骨頭ボールを使用できる人工関節が出てきました。かつては22mmの骨頭が主流でしたが、今は32mmくらいのものを選ぶことが多いです。骨頭が大きくなりますと人工関節の可動域(※)も大きくなります。また、その分ジャンピングディスタンスという、はずれるまでの距離も稼ぐことができるようになり、はずれにくくなります。すなわち、脱臼しづらい。とはいえ、いくらでも大きくすればいいのかというとそうではありません。
※人工関節が脱臼を起こさずに動くことができる範囲。
注意が必要なのは股関節の可動域エクササイズで、股関節を動かす際に、人工関節がソケットに触れると、骨頭ボールがソケットに乗り上げて脱臼します。
そのため、ジャンピングディスタンス小さいほど、狭い可動域でも脱臼が起こりやすくなります。
じゃあ、骨頭ボールを大きくすれば、脱臼しにくくていいよね!
というところですが、
特に女性の場合はもともとの臼蓋のサイズにより、骨頭ボールが小さくなりがちです。
また、骨頭ボールサイズが大きくなると、関節面との摩耗が増えて股関節に負荷がかかりやすくなるため、股関節の状態によっては骨径の小さなものしか選択できない場合も
レントゲン画像などで人工骨頭の大きさを事前に確認し、骨頭ボールとジャンピングディスタンスが小さい場合は、可動域が大きくなりすぎないようにしましょう。
その場合は、起居動作、移乗動作時の股関節の屈曲角度も、深くなりすぎないような動作練習および姿勢・
Q. 脱臼のリスクを抑えるための方法はあるのでしょうか?
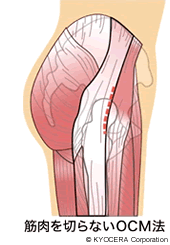
A. そのためのひとつの手段として、当院では、手術においてOCM(前側方アプローチ)という手術法を採用しています。これは、切開を最小限度に抑え、股関節の前側方から筋肉を分けて進入する方法です。
この方法では、股関節の後ろ側にある筋肉をまったく切らずに済むので、大腿骨側のボールを臼蓋側に押し付ける力が温存できて、人工関節がはずれにくくなります。また、手術中は患者さんの体を横向けにしますので、足を前後に屈伸することができ、人工関節が前方や後方に脱臼する傾向がないかを確かめながら手術できるのも、OCMの優れている点だと思います。